体外受精 (IVF)とは?どのような方法で行うの?妊娠率はどのくらい?【医師監修】
2020.03.09

体外受精とは?【監修:洞下 由記(ほらげ ゆき) 産婦人科医】
体外受精は、体の外に卵子を取り出し、精子と卵子を体外で出会わせて、受精したことを確認してから、受精した卵(胚ともいう)を子宮に戻す治療です。
受精した卵を受精卵といいます。
そこから細胞分裂した受精卵を胚といいます。
卵子を体外に採取することを採卵といいます。
多くの場合、排卵誘発剤を使ってたくさんの卵を育ててから採卵します。
体外受精や顕微授精などの卵子と精子、受精卵(胚)を体外で取り扱う治療を生殖補助医療技術「ART」といいます。
日本ではARTによって生まれた赤ちゃんは、2017年には56,617人にも及び、その年の出生児の約16.7人に1人の割合になっています。*
2017年の出生数は厚生労働省「人口動態統計」より。
体外受精は、どんな人が対象ですか?
体外受精の方法
体外受精のおおまかな流れは、以下のようになります。
多くの場合、説明会を実施しているので、まずは参加して話を聞きましょう。
1度に複数の卵子を採卵することを目的として、排卵誘発剤を使って多数の卵子を育てます。これを「卵巣刺激」といい、その方法にはいくつかの種類があります。一般的に多いのは、約2週間注射を毎日打つ方法です。
卵巣機能の状態やクリニックによっては、低刺激法といって、卵巣刺激をほとんどせず、少数精鋭の卵子を採卵する方法をとっていることもあります。
*📖卵巣刺激法について
採卵は、手術室や採卵室で行われます。
超音波モニターで見ながら、膣から卵巣へと針を刺し、卵巣内にある卵胞の中に入っている液を吸引します。その中に卵子が入っているかどうかを顕微鏡で確認します。
採卵は痛みを伴うこともあるため、麻酔を用いて行うこともあります。麻酔は眠っている状態になる静脈麻酔、または局所麻酔が一般的です。採卵する卵子の数が少数ならば、麻酔なしでもできます。
男性は、病院で精液を採取して(採精)、提出します。精液は洗浄・濃縮され、元気な精子が集められます。
卵巣から卵子を採取する「採卵」の日は、卵胞の育ち具合で決まります。超音波検査で卵胞が20mm程度に成熟するのが目安で、採卵直前(2〜3日前)に決まることがおおいほとんどです。
採卵の前々日の夜に、卵子の成熟を促すhCG注射を行うこともあります。
採卵した卵子と精子をいっしょの容器に入れて受精を待ちます。
順調ならば、採卵の翌日には受精卵になっています。
受精卵は細胞分裂を繰り返します。採卵日から数えて、だいたい2日目に4細胞、3日目に8細胞になり、それらを初期胚と呼びます。
5〜6日目になると受精卵の形が変化して真ん中が抜け、胚盤胞(はいばんほう/ブラストサイト)という状態になります。
[受精卵の成長]
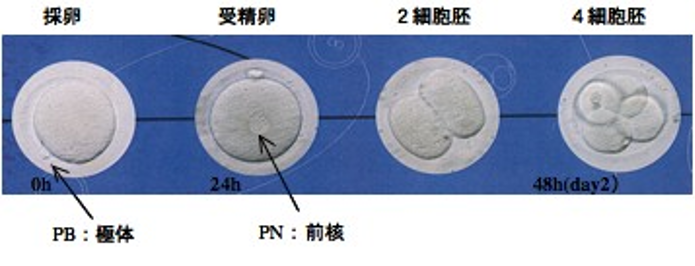
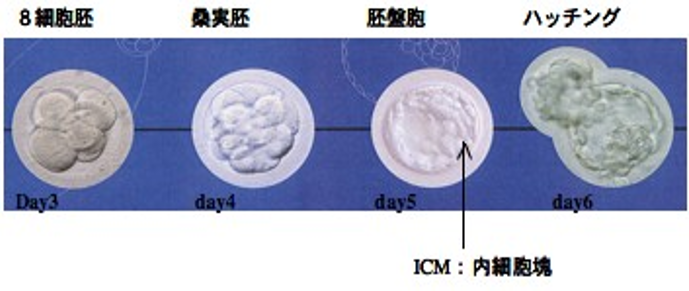
受精卵の分割の様子。受精卵は細胞分裂を繰り返し、胚盤胞という状態になってから子宮内膜に着床します。
(画像提供:洞下由記先生)
複数の卵子が採卵できて、受精卵(胚)が複数育った場合には、1個の胚だけを子宮に戻して、残りの胚は凍結します。
また、状況や治療方針によっては、最初から全部の胚を凍結する場合もあります。
受精卵を子宮に戻すことを「胚移植」といいます。
胚移植は、培養した胚を医師がカテーテルを使って子宮に注入します。
痛みは軽度のことが多く、麻酔を使うことは、まずありません。
胚移植の方法によっては、移植後にホルモン補充(内服、注射、膣座薬など)が必要なこともあります。
胚移植をした日から10〜14日後に妊娠判定を行います。尿検査や血液検査でホルモン値を測ります。
検査の結果、妊娠していれば、妊娠が順調であるかどうかを通院して確認します。
妊娠していなければ、その周期の治療は終了となります。
体外受精のスケジュールは、施設や治療方針、その人の体調などによって異なります。そのつどスケジュールを組んで行われるのが一般的です。
体外受精の妊娠率は?
体外受精では、受精卵を子宮に移植する時期が遅い方が妊娠率は高くなります。
採卵から3日目の8分割の胚よりも、5日目の胚盤胞を移植した方が妊娠の可能性は高くなります。
受精卵を培養している間に弱い卵は淘汰されていくので、5日目まで生きている卵(胚)は強い可能性が高いからです。
妊娠率については、日本産科婦人科学会でARTデータを公表しています。
2017年のデータによると、胚移植あたりの妊娠率は、30歳で44.3%、35歳で40.0%、40歳で27.2%です。
途中で治療がキャンセルになったり、流産・死産となったりするケースもあるので、実際に赤ちゃんが生まれた確率(生産率)は、30歳で21.9%、35歳で18.9%、40歳で9.3%でした。
また、全体の妊娠率は、胚移植あたり31.5%、生産率は12.3%となっています。
日本産科婦人科学会HP:ARTオンライン登録:ARTデータブック2017参照
体外受精はお金がかかるの?助成金はあるの?
《 監修 》
-
洞下 由記(ほらげ ゆき) 産婦人科医
聖マリアンナ医科大学助教、大学病院産婦人科医長。2002年聖マリアンナ医科大学卒業。
不妊治療をはじめ、患者さんの気持ちや環境を一緒に考えてくれる熱血ドクター。日本産科婦人科学会専門医、日本生殖医学会生殖医療専門医。専門は生殖内分泌、周産期、がん・生殖医療。
▶HP https://www.marianna-u.ac.jp/hospital/reproduction/ 聖マリアンナ医科大学病院
洞下由記先生の監修記事一覧(妊娠希望)
📖妊娠希望に掲載中の記事【本サイトの記事について】
本サイトに掲載されている記事・写真・イラスト等のコンテンツの無断転載を禁じます。 Unauthorized copying prohibited.
登場する固有名詞や特定の事例は、実在する人物、企業、団体とは関係ありません。インタビュー記事は取材に基づき作成しています。
また、記事本文に記載のある製品名や固有名詞(他企業が持つ一部の商標)については、(®、™)の表示がない場合がありますので、その点をご理解ください。



 妊娠希望の記事を検索
妊娠希望の記事を検索
